-
Главная/
Информация для пациентов/
Информация для беременных
Информация для беременных
1.3 О понятии нормальной беременности, жалобах, характерных для беременности.
1.4 Правильное питание и поведение при беременности
1.5 Симптомы, требующие незамедлительного обращения к врачу-акушеру-гинекологу
1.6 Необходимые исследования при беременности
1.7 Прием витаминов и лекарственных препаратов при беременности
1.8 Факторы, осложняющие беременность
1.9 Вакцинация при беременности
1.11 Полезное влияние беременности на организм
2.2 Показания к Кесареву сечению
3.1 Негативные последствия аборта для организма женщины
3.5 График работы Кабинета медико-социальной помощи, психолога
3.7 Телефон горячей линии «Стоп-аборт»
3.8 Телефон и адреса организаций, оказывающих помощь беременным и семьям с детьми
Беременность — это процесс вынашивания плода женщиной в совокупности с происходящими при этом в её организме изменениями. Включает в себя период от оплодотворения яйцеклетки и заканчивая рождением ребёнка.
Средняя продолжительность беременности — примерно 9 месяцев (266–270 дней).
Прегравидарная подготовка - это комплекс медицинских мероприятий, проводимых перед планированием беременности, направленных на улучшение функционального состояния женской репродуктивной системы и подготовку организма к зачатию и вынашиванию ребенка. Она может включать прием определенных витаминов и минералов, таких как фолиевая кислота и мио-инозитол, а также обследование и лечение возможных заболеваний или состояний, которые могут повлиять на беременность.
Этапы прегравидарной подготовки могут включать следующие шаги:
1. Консультация со специалистом: Паре рекомендуется обратиться к врачу для обсуждения их здоровья, семейной истории болезней и любых потенциальных рисков, связанных с беременностью. Врач может провести необходимые исследования и назначить анализы.
2. Улучшение образа жизни: Важно вести здоровый образ жизни, включая правильное питание, регулярную физическую активность и отказ от вредных привычек, таких как курение и употребление алкоголя. Это поможет улучшить общее состояние здоровья и подготовить организм к беременности.
3. Прием витаминов и минералов: Фолиевая кислота является важным витамином, который помогает предотвратить некоторые врожденные дефекты у плода. Женщинам обычно рекомендуют начинать принимать фолиевую кислоту за несколько месяцев до планирования беременности. Кроме того, врач может рекомендовать дополнительные витамины и минералы, такие как железо, йод и кальций.
4. Обследование и лечение заболеваний: Если у женщины есть хронические заболевания, такие как диабет или гипертония, важно контролировать их состояние и при необходимости проводить лечение. Также следует обсудить любые лекарства, которые принимает женщина, так как некоторые из них могут быть небезопасными во время беременности.
5. Вакцинация: Некоторые вакцины, такие как против краснухи, могут быть рекомендованы женщинам, которые еще не были привиты. Это поможет защитить будущую мать и ее ребенка от инфекционных заболеваний.
6. Психологическая подготовка: Планирование беременности может вызывать различные эмоции, поэтому важно обсудить все вопросы и опасения с партнером и специалистами.
Важно отметить, что каждый случай индивидуален, и план прегравидарной подготовки может различаться в зависимости от возраста, состояния здоровья и других факторов пары.
Рациональная своевременная прегравидарная подготовка снижает вероятность рождения детей с врождёнными пороками развития, риск осложнений беременности, родов и послеродового периода, обеспечивает снижение уровня материнской и перинатальной смертности. Прегравидарное консультирование в минимальном объёме следует проводить всем супружеским парам, как минимум за 3 месяца до планируемого зачатия.
План обследования:
- Измерение массы тела и роста, определение индекса массы тела (ИМТ) (масса тела в кг / рост в м2) с целью нормализации массы тела. Измерение артериального давления (АД) и пульса с целью ранней диагностики гипертензивных состояний.
- Пальпация молочных желез с целью диагностики узловых образований молочных желез.
- Гинекологический осмотр с целью выявления или исключения гинекологических заболеваний.
- Исследование уровня антител классов M, G к ВИЧ-1/2 и антигена p24 в крови.
- Определение антител к поверхностному антигену (HBsAg) вируса гепатита B в крови или определение антигена (HbsAg) вируса гепатита B в крови.
- Определение суммарных антител классов M и G к вирусу гепатита C в крови.
- Определение антител к бледной трепонеме в крови.
- Определение антител к вирусу краснухи в крови.
- Микроскопическое исследование влагалищных мазков.
- Определение основных групп по системе AB0 и антигена D системы Резус (резусфактор) с целью определения риска резус-конфликта.
- Общий (клинический) анализ крови с целью своевременного выявления и лечения анемии и других патологических состояний.
- Исследование уровня глюкозы венозной крови натощак.
- Исследование уровня тиреотропного гормона (ТТГ) в крови с целью раннего выявления и терапии нарушения функции щитовидной железы. Общий (клинический) анализ мочи с целью выявления и своевременного лечения заболеваний мочевыводящей системы для профилактики акушерских и перинатальных осложнений.
- Проведение цитологического исследования мазка с поверхности шейки матки и цервикального канала с целью скрининга рака шейки матки.
- УЗИ матки и придатков с целью выявления или исключения новообразований, аномалий развития, патологических процессов эндометрия, оценки послеоперационного рубца на матке при наличии, определения количества антральных фолликулов.
- Консультация врача-терапевта и консультация врача-стоматолога с целью своевременной диагностики и лечения соматических заболеваний и санации очагов инфекции.
- Консультация врача-генетика при выявлении у пациентки и/или ее партнера факторов риска рождения ребенка с хромосомной или генной аномалией. Факторами риска рождения ребенка с хромосомной или генной аномалией являются: наличие у хотя бы одного из супругов/партнеров хромосомных или генных аномалий; наличие у хотя бы одного из супругов/партнеров детей с хромосомными или генными аномалиями, врожденными пороками развития, умственной отсталостью; кровнородственный брак.
Лечение хронических заболеваний на этапе планирования беременности:
При планировании беременности рекомендовано добиться стойкой компенсации СД за 3-4 месяца до предполагаемого зачатия для профилактики ВПР плода и снижения рисков матери плода. Планирование беременности возможно только после достижения целевых уровней глюкозы плазмы натощак/перед едой — до 6,1 ммоль/л, через 2 ч после еды — до 7,8 ммоль/л. Концентрация гликированного гемоглобина в норме составляет 6% и менее. Дифференциальную диагностику и лечение состояний, сопровождающихся гипергликемией, осуществляет эндокринолог. При планировании беременности, женщины с заболеванием щитовидной железы должны бить направлены на консультацию к эндокринологу для исследования функций щитовидной железы до зачатия.
При выявлении анемии пациентке показана консультация терапевта (врача общей практики), при необходимости более углублённого обследования — врача-гематолога.
Обследование и лечение хронических воспалительных заболеваний почек и мочевых путей проводит терапевт, при необходимости — нефролог или уролог.
При отсутствии прегравидарной коррекции у каждой второй пациентки с хроническим пиелонефритом происходит обострение во время беременности.
При хронической артериальной гипертензии (АГ) следует обеспечить диспансерное наблюдение и прегравидарную подготовку с привлечением лечащего врача терапевта (кардиолога), невролога, офтальмолога, эндокринолога. Женщины с хронической АГ при планировании беременности должны пройти комплексное клинико-лабораторное обследование (электрокардиография, эхокардиография, суточное мониторирование АД, исследование сосудов глазного дна, УЗИ почек; при необходимости мониторирование ЭКГ по Холтеру, нагрузочные тесты).
Обследование и лечение женщин с болезнями желудочно-кишечного тракта проводит терапевт, при необходимости — гастроэнтеролог.
При оказании медицинской помощи ВИЧ-инфицированным женщинам, планирующим беременность, врач-инфекционист, врач акушер-гинеколог и врач педиатр центра профилактики и борьбы со СПИД (либо уполномоченной медицинской организации) консультируют пациентку по вопросам рисков передачи ВИЧ-инфекции от матери ребёнку, обязательности соблюдения схемы антиретровирусной терапии (АРТ) и приверженности ей. Обследование и лечение пациенток, инфицированных вирусом гепатита В или С, осуществляют врач-инфекционист, врач-гастроэнтеролог, терапевт и врач общей практики (семейный врач).
Очень важно при выявлении различных заболеваний компенсировать их перед наступлении беременности, что снизит риски осложнений и неблагоприятных исходов.
Образ жизни в период планирования беременности:
1. Отказ от вредных привычек (будущим родителям рекомендовано отказаться от употребления алкоголя, курения; недопустимо употребление наркотических веществ)
2. Рациональное питание (отказаться от «фаст-фуда», сухомятки. Желательно исключить из рациона полуфабрикаты. Принимать пищу нужно регулярно 4-5 раз в день небольшими порциями, не переедать. В ежедневный рацион планирующей беременность женщины должно входить побольше свежих фруктов и овощей, зелени, молочных продуктов, особенно творога и кефира, зерновых. От консервов лучше отказаться вообще. Желательно ограничить количество легко усваиваемых углеводов и животных жиров, а также кофе).
3. Перед беременностью желательно НОРМАЛИЗОВАТЬ СВОЙ ВЕС, поскольку и избыточный вес, и чрезмерная худоба отрицательно сказываются на способности женщины зачать и выносить малыша.
4. Физические нагрузки для подготовки к беременности (дозированные аэробные (обогащающие организм кислородом) нагрузки полезны для здоровья, они повышают стрессоустойчивость организма, улучшают кровообращение, дыхание, насыщенность кислородом, что благоприятно для зачатия и вынашивания ребенка.
5. К таким нагрузкам относятся ходьба пешком (в том числе по беговой дорожке), плавание, велосипед, лыжи, коньки. Тренировка мышц брюшного пресса благоприятно скажутся на поддержании формы во время беременности и восстановление после родов, а также поможет благоприятному течению родов.
6. Мужчинам, планирующим зачатие, необходимо избегать длительного посещения бань, саун, не стоит длительно принимать ванну с горячей водой, носить тесное белье, по возможности избегать перегрева, работы в горячем цеху.
7. Сон и отдых (Будущим родителям важен непрерывный ночной сон в течение 8 часов в хорошо проветриваемом помещении. Ложиться спать желательно не позже 22 часов) 8. Стрессы перед беременностью (избегать стрессовых ситуаций, учиться относиться спокойнее ко всему происходящему. Можно овладеть методиками релаксации, самовнушения, посетить психологические тренинги). 9. Условия труда (избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость)
1.3 О понятии нормальной беременности, жалобах, характерных для беременности.
Нормальная беременность – одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность может наступить самопроизвольно или после вспомогательных репродуктивных технологий (ВРТ).
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
Жалобы, характерные для нормальной беременности
- Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
- Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
- Боль внизу живота во время беременности может быть нормальным явлением, как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
- Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности (3-5). Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
- Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
- Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
- Варикозная болезнь развивается у 20-40% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
- Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
- Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности (8-10). Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести и снижение тонуса мышц под влиянием релаксина.
- Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
1.4 Правильное питание и поведение при беременности
Поведение и питание при беременности
Первым и основным условием в начале беременности является консультация врача-акушера-гинеколога, во время которой подтверждается факт беременности и определяется ее срок, проводятся общие процедуры и гинекологический осмотр, а также составляется план обследования, осмотров, даются рекомендации по образу жизни, питанию, назначениям. Врач рекомендует о приеме необходимых витаминов и лекарственных препаратов (при необходимости).
Оптимальным является планирование беременности, когда на прегравидарном этапе (до беременности) есть возможность провести все обследования и лечение выявленных заболеваний при необходимости, плановую вакцинацию, начать вести здоровый образ жизни и принимать фолиевую кислоту (важно до зачатия хотя бы за 3 месяца). Дефицит фолиевой кислоты в организме женщины может привести к некоторым аномалиям развития плода.
В среднем кратность посещения врача-акушера-гинеколога во время беременности при отсутствии беременности составляет от 5 до 7 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Вы должны четко соблюдать все рекомендации врача, проводить плановые обследования, соблюдать рекомендации по правильному образу жизни во время беременности, а именно:
-
Не рекомендуется работа, связанная с длительным стоянием, в ночное время.
-
Отказаться от физических упражнений, которые могут привести к травмам живота, падениям, стрессу (занятия контактными видами спорта, различные виды борьбы, виды спорта с ракеткой и мячом, и др.).
-
Рекомендуются следующие виды физической активности: ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и отклонений).
-
Рекомендуется при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону.
-
Рекомендуется при путешествии в автомобиле использовать специальный трехточечный ремень безопасности.
-
Сообщите врачу о предварительной поездке в тропические страны для проведения своевременной вакцинации. А лучше при беременности избегать длительных перелетов и резких изменений климата.
-
Необходимо правильно и регулярно питаться: потреблять пищу достаточной калорийности с достаточным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна. Для некоторых состояний требуется подбор индивидуальной диеты.
-
Не рекомендовано использование пластиковых бутылок и посуды, особенно при термической обработке продуктов питания и жидкостей из-за содержания в ней токсиканта бисфенола А.
-
Рекомендовано ограничить потребление еды, богатой метилртутью (например, тунец, акула, рыба-меч, макрель).
-
Рекомендовано ограничить потребления пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее).
-
Рекомендовано сократить потребление кофеина, не рекомендовано в дозах более 300 мг/сутки (не запрещается 1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
-
Не употребляйте непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу.
-
Если вы курите, постарайтесь бросить курить до наступления беременности, а если это сделать не удалось, то как можно раньше, уменьшая количество выкуриваемых в день сигарет, а затем отказаться совсем. В сигаретном дыме не только опасный никотин, смолы, другие вредные вещества, но и угарный газ СО, углекислота. Ваш малыш развивается с дефицитом кислорода!
-
Не принимайте алкоголь во время беременности, особенно это опасно в первые 3 месяца беременности.
-
Немаловажным для беременной женщины является ее эмоциональный фон. На протяжении всей беременности Вам необходимо уменьшить стрессовые ситуации и эмоциональные переживания.
-
Половые контакты во время беременности не запрещены при нормальном самочувствии. В случае болей, дискомфорте, появлении кровяных выделений при половых контактах и белей необходимо прекратить половые контакты и обратиться к врачу. Посоветуйтесь с врачом какие позы можно принять во время половой жизни во второй половине беременности.
1.5 Симптомы, требующие незамедлительного обращения к врачу-акушеру-гинекологу
Некоторые симптомы, которые могут требовать обращения к специалисту:
-
Кровотечение из влагалища. Любое кровотечение из влагалища во время беременности, особенно если оно сопровождается болями или схватками, требует немедленного обращения к врачу.
-
Сильные боли в животе или пояснице. Если у вас возникают сильные боли в животе или пояснице, это может быть признаком различных осложнений беременности, таких как предродовые схватки, преждевременное отслоение плаценты или другие проблемы. Обратитесь к врачу незамедлительно.
-
Выделения из влагалища, отличные от нормальных. Если у вас возникают выделения из влагалища, которые отличаются по цвету (например, розовые, кровянистые или зеленоватые), запаху или консистенции от обычных выделений, это может быть признаком инфекции или другой проблемы. Обратитесь к врачу для оценки.
-
Отеки в руках, ногах или лице. Если отеки становятся резко выраженными, особенно в сочетании с головной болью, затрудненным дыханием, изменением зрения, это может быть признаком преэклампсии или других серьезных осложнений беременности.
-
Сильная головная боль, изменение зрения. Эти симптомы могут быть также признаком преэклампсии, что требует немедленного вмешательства.
-
Сильные схватки. Если у вас возникают сильные болевые схватки раньше срока или если они сопровождаются кровотечением или изменением выделений из влагалища, обратитесь к врачу.
-
Обильные жидкие выделения. Если у вас произошел разрыв плодных оболочек («отошли воды») и воды вытекают из влагалища, обратитесь к врачу, даже если нет схваток.
-
Боли при мочеиспускании, жжение, а также необычные выделения при мочеиспускании могут быть признаками инфекции мочевыводящих путей.
-
Снижение движений (шевеления) ребенка. Если вы ощущаете снижение активности вашего ребенка в утробе, это может быть тревожным признаком. Обратитесь к врачу для оценки состояния ребенка. Сильная тошнота и рвота.
-
Сильная тошнота и рвота, которые могут привести к обезвоживанию, потере микроэлементов, витаминов требуют медицинской помощи.
-
Сильные аллергические реакции. Если у вас возникают сильные аллергические реакции, такие как отек горла, затрудненное дыхание или сыпь, немедленно обратитесь к врачу.
Вам также следует обратиться к врачу при появлении следующих жалоб:
-
рвота> 5 раз в сутки,
-
потеря массы тела> 3 кг за 1-1,5 недели,
-
Повышение артериального давления> 120/80 мм рт. ст.,
-
проблемы со зрением, такие как размытие или мигание перед глазами,
-
сильная головная боль,
-
боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
-
эпигастральная боль (в области желудка),
-
отек лица, руки или ноги,
-
появление кровянистых или обильных жидких выделений из половых путей,
-
лихорадка более 37,5,
отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
1.6 Алгоритм обследования нормальной беременности
1. Лабораторная диагностика:
- Общий (клинический) анализ крови
- Исследование уровня антител классов M, G к ВИЧ-1/2 и антигена p24 в крови
- Определение антител к поверхностному антигену (HBsAg) вируса гепатита B в крови или определение антигена (HbsAg) вируса гепатита B в крови
- Определение суммарных антител классов M и G к вирусу гепатита C в крови
- Определение антител к бледной трепонеме в крови
- Микроскопическое исследование влагалищных мазков
- Определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор)
- Проведение биохимического общетерапевтического анализа крови.
- Определение антигена стрептококка группы B в отделяемом цервикального канала
- Определение антител класса G и класса M к вирусу краснухи в крови
- Микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены
- Определение нарушения углеводного обмена (определение уровня глюкозы или гликированного гемоглобина (HbA1c) в венозной крови) натощак
- Проведение ПГТТ (в группе высокого риска ГСД, если нет нарушения углеводного обмена)
- Проведение коагулограммы
- Исследование уровня ТТГ
- Проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала)
- Пренатальный биохимический скрининг в 11-13,6 недель
- Проведение теста толерантности к глюкозе (в группе низкого риска гестационного сахарного диабета (ГСД), если нет нарушения углеводного обмена) 24-28 недель
- Определение антигена стрептококка группы B в отделяемом цервикального канала и прямой кишки(предпочтительнее ПЦР методом) 35-37 недель
- В 11 – 13 6 /7недель (в составе первого скрининга)
-
В 18 - 20 недели Второй скрининг
-
В 30 - 34 недели в группе высокого риска акушерских и перинатальных осложнений
-
В 11 – 13 6 /7 недель при первом пренатальном скрининге
-
В 18 – 20 недель
- В 30 - 34 недели в группе высокого риска перинатальных осложнений
- С 33 недель раз в 2 недели и по показаниям
1.7 Прием витаминов и лекарственных препаратов при беременности
1. Беременной пациентке рекомендовано назначить пероральный прием фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400 мкг в день.
Назначение фолиевой кислоты на протяжении первых 12 недель беременности снижает риск рождения ребенка с дефектом нервной трубки (например, анэнцефалией или расщеплением позвоночника).
2. Беременной пациентке рекомендовано назначить пероральный прием препаратов йода (калия йодида) на протяжении всей беременности в дозе 200 мкг в день.
3. Беременной пациентке группы высокого риска ПЭ при низком потреблении кальция (менее 600 мг/день) рекомендовано назначить пероральный прием препаратов кальция на протяжении всей беременности в дозе 1 г/день.
Назначение препаратов кальция на протяжении всей беременности у пациенток группы высокого риска преэклампсии (ПЭ) снижает риск развития данного заболевания.
4. Беременной пациентке группы высокого риска гиповитаминоза витамина D рекомендовано назначить пероральный прием витамина D) (АТХ 5, комбинация производных витаминов D) на протяжении всей беременности в дозе 10 мкг (400 МЕ) в день.
В группе высокого риска гиповитаминоза витамина D его назначение снижает риск таких акушерских осложнений, как преэклампсия (ПЭ), задержка роста плода (ЗРП) и гестационный сахарный диабет (ГСД).
К группе высокого риска гиповитаминоза витамина D относятся женщины с темной кожей, имеющие ограничения пребывания на солнце, со сниженным уровнем потребления мяса, жирной рыбы, яиц, с индексом массы тела до беременности ≥30 кг/м.
5. Беременным пациенткам группы низкого риска гиповитаминоза витамина D не рекомендовано назначать прием витамина D (АТХ Комбинация производных витаминов D): их прием не снижает риск таких акушерских осложнений, как ПЭ, ЗРП и ГСД.
6. Беременной пациентке группы низкого риска авитаминоза не рекомендовано рутинно назначать прием поливитаминов. Они также не снижают риск перинатальных осложнений.
7. Беременной пациентке группы высокого риска авитаминоза может быть рекомендован пероральный прием поливитаминов на протяжении всей беременности, так как в группе высокого риска авитаминоза их назначение снижает риск перинатальных осложнений.
К группе высокого риска авитаминоза относятся женщины низкого социальноэкономического класса, с неправильным образом жизни, недостатком питания, с особенностью диеты (вегетарианки).
8. Беременной пациентке не рекомендовано рутинно назначать прием Омега-3 полиненасыщенных жирных кислот (АТХ Омега-3 триглицериды, включая другие эфиры и кислоты).
Назначение Омега-3 полиненасыщенных жирных кислот не снижает риск таких акушерских и перинатальных осложнений, как ПЭ, преждевременные роды (ПР), ЗРП, ГСД, послеродовая депрессия, и нарушение нейрокогнитивного развития детей.
Курящей беременной пациентке может быть рекомендован прием Омега-3 полиненасыщенных жирных кислот, так как это снижает риск спонтанных ПР и рождения маловесных детей.
9. Беременной пациентке при нормальном уровне гемоглобина и/или ферритина не рекомендовано рутинно назначать прием препаратов железа.
Нет доказательств пользы рутинного назначения препаратов железа для здоровья матери или ребенка, но есть повышенный риск побочных эффектов со стороны желудочно-кишечного тракта (чаще всего – запоры или диарея).
10. Беременной пациентке не рекомендовано назначать прием витамина А.
Прием витамина А в дозе> 700 мкг может оказывать тератогенный эффект.
11. Беременной пациентке не рекомендовано рутинно назначать прием витамина Е. Прием витамина Е не снижает риск таких акушерских и перинатальных осложнений, как ПЭ, ПР, ЗРП, антенатальная гибель плода и неонатальная смерть.
12. Беременной пациентке не рекомендовано рутинно назначать прием аскорбиновой кислоты. Рутинный прием витамина С не снижает риск таких акушерских и перинатальных осложнений, как ПЭ, ПР, ЗРП, антенатальная гибель плода и неонатальная смерть.
1.8 Факторы, осложняющие беременность
Избегайте нарушений в диете. Правильная прибавка массы тела во время беременности в зависимости от исходного индекса массы тела ( ИМТ) с целью профилактики акушерских и перинатальных осложнений.
- Отказ от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость.
- Отказ от работы, связанной с воздействием рентгеновского излучения, с целью профилактики акушерских и перинатальных осложнений.
- Регулярная умеренная физическая нагрузка (20-30 минут в день).
- Избегание физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения).
- При длительном авиаперелете необходимы меры профилактики ТЭО, такие как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина, и ношение компрессионного трикотажа на время полета.
- Правильное использование ремня безопасности у беременной женщины заключается в использовании трехточечного ремня, где первый ремень протягивается под животом по бедрам, второй ремень – через плечи, третий ремень – над животом между молочными железами.
- Отказ от курения и от приема алкоголя.
- Отказ от вегетарианства и снижение или отказ от потребления кофеина.
Рекомендована в сезон гриппа вакцинация вакцинами для профилактики гриппа беременным пациенткам во 2-м-3-м триместре беременности (в группе повышенного риска – начиная с 1-го триместра беременности). Вакцинируясь при беременности, Вы защищаете своего малыша в первые месяцы жизни.
1.9 Вакцинация при беременности
- Вакцинация от гриппа возможна во 2-3 триместре беременности, если часть беременности приходится на сезон гриппа. Вакцинация проводится с использованием инактивированных гриппозных вакцин без консерванта (трех- или четырехвалентных).
- Не рекомендовано использование живых вакцин при беременности (корь, краснуха, паротит, ветряная оспа, бруцеллез, лихорадка-Ку, сибирская язва, туляремия, чума).
- Согласно рекомендациям Министерства здравоохранения «Порядок проведения вакцинации взрослого населения против COVID-19» целесообразно проведение вакцинации в группе риска тяжелого течения COVID-19 с 22-х недель беременности.
- Неживые вакцины применяются по эпидпоказаниям, например, после контакта (гепатит А, гепатит В, пневмококк, менингококк, полиомиелит, клещевой энцефалит, бешенство) в соответствии с инструкцией по применению.
- Вакцинировать беременную пациентку от дифтерии и коклюша следует при высоком риске инфицирования и при отсутствии вакцинации на прегравидарном этапе. Используют вакцины для профилактики дифтерии (с уменьшенным содержанием антигена), коклюша (с уменьшенным содержанием антигена, бесклеточной) и столбняка, адсорбированная, что дополнительно способствует выработке сывороточных противококлюшных антител у женщины с последующей трансплацентарной передачей и профилактике коклюша у младенцев. Возможно проводить вакцинацию беременных против коклюша во 2-м или 3-м триместрах, но не позднее 15 дней до даты родов с целью профилактики коклюшной инфекции
1.10 Внутриутробное развитие ребенка по неделям
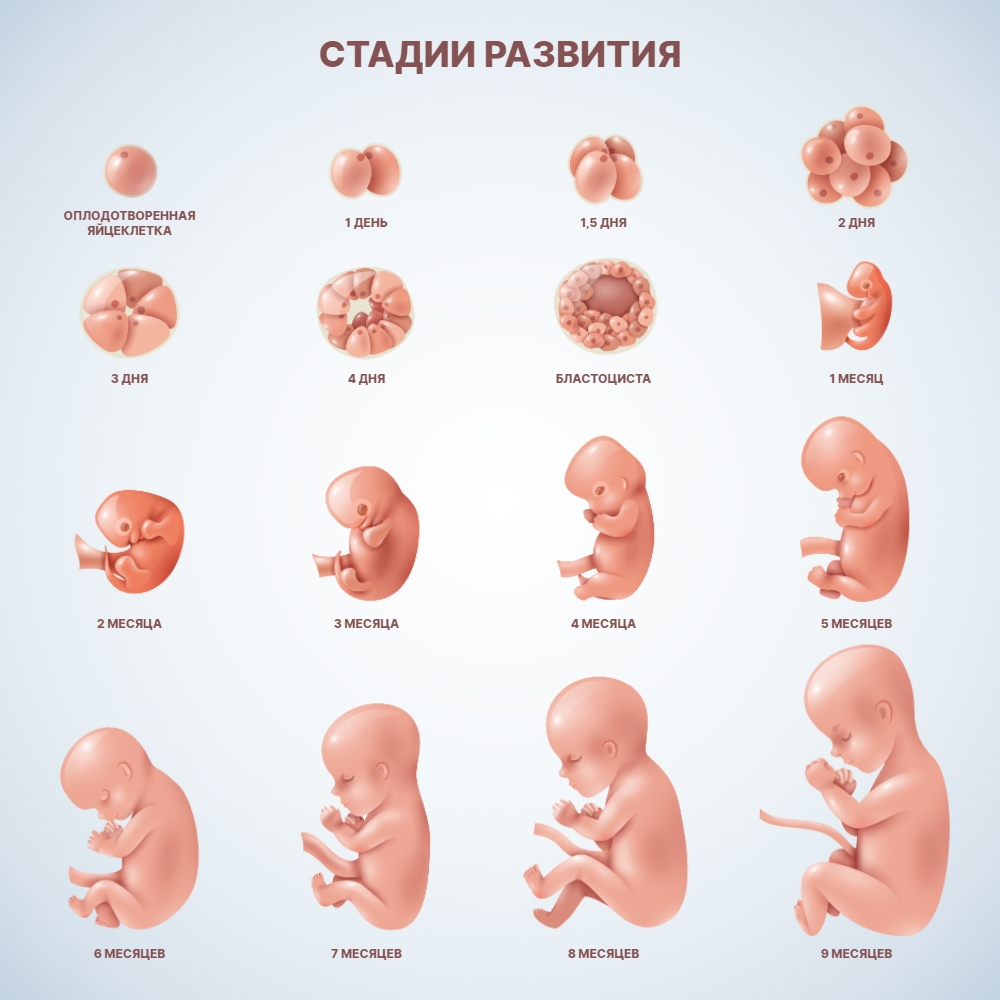
Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь.
И это происходит довольно быстрыми темпами, за 280 дней из нескольких клеток развивается маленький человечек.
Каждую неделю беременности у будущего ребенка усовершенствуются органы и системы, он приобретает новые навыки и умения.
Безусловно, будущая мама на интуитивном уровне чувствует, как развивается и как чувствует себя малыш в ее животе.
1-4 неделя: беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы.
На 4 неделе длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша.
5-8 неделя: в этот период женщины обнаруживают, что беременны и делают подтверждающий тест.
На 6 неделе на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы.
На 7-8 неделе оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам.
9-12 недель - малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины.
В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см.
13-16 недель - у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается.
17-20 недель - это особенно волнующий период для будущей мамы, ибо на 18 -20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным.
21-24 неделя - малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным изза отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе.
25-28 недель - ребенок, родившийся в этот период, имеет реальные шансы выжить. У него глаза уже открыты, есть ресницы, он сжимает и разжимает ручки. Весит он к 28 недели около 1 кг и сильно радуется, когда папа поглаживает живот мамы. Ему нравится слушать музыку и спокойную беседу родителей.
29-32 недели - теперь малыш четко различает голоса мамы и папы. Он затихает, если мама ему скажет спокойным голосом: "Сыночек (доченька), хватит на сегодня играть, давай спать". Он быстро набирает в весе и к 32 недели весит уже больше 1,5 кг при росте 40 см. У малыша кожа уже подтянутая, а под ней имеется жирок.
32-40 недель - ребенок разворачивается головой вниз и готовится к рождению. Каждую неделю он теперь набирает 200-300 грамм веса и к рождению достигает 2,5 - 4 кг. За весь период внутриутробного развития у малыша сильно подросли ногти и волосы, в его кишечнике накопились отходы жизнедеятельности.
На 40 неделе у многих женщин начинаются схватки, и приходит время рожать. Если этого не происходит, то это говорит о том, что малыш "засиделся" и усиленно набирает вес.
1.11 Полезное влияние беременности на организм
Беременность оказывает положительное влияние на организм женщины. Вот несколько примеров:
1. Улучшение иммунной системы: Во время беременности иммунная система женщины становится сильнее, чтобы защитить мать и ребенка от инфекций. Это может привести к улучшению общего состояния здоровья после родов.
2. Облегчение симптомов астмы: Некоторые исследования показывают, что беременность может облегчить симптомы астмы у женщин. Это связано с тем, что гормоны беременности могут снижать воспаление дыхательных путей.
3. Улучшение психического здоровья: Беременность может улучшить психическое здоровье женщины. Многие женщины испытывают чувство радости и счастья во время беременности, что может способствовать общему благополучию.
4. Укрепление костей: Гормоны беременности помогают укрепить кости матери, что может снизить риск развития остеопороза в будущем.
5. Улучшение кровообращения: Во время беременности объем крови увеличивается, что помогает улучшить кровообращение во всем организме. Это может снизить риск развития сердечно-сосудистых заболеваний в будущем.
6. Повышение уровня железа: Беременность может повысить уровень железа в организме женщины, что важно для поддержания здоровья крови.
7. Улучшение памяти: Некоторые исследования показывают, что беременность может улучшить память женщины. Это связано с тем, что гормоны беременности стимулируют рост новых клеток мозга.
Однако стоит отметить, что каждая женщина уникальна, и беременность может повлиять на организм по-разному. Важно проконсультироваться с врачом, если у вас есть какие-либо вопросы или проблемы во время беременности
Роды — это физиологический процесс изгнания созревшего и сформированного плода из полости матки во внешнюю среду.
По времени начала родовой деятельности роды делятся на:
- своевременные (при сроке беременности от 38 до 42 недель);
- преждевременные (до срока);
- запоздалые (после срока).
Нормальная продолжительность родов может незначительно меняться. Как правило, вторые и последующие роды проходят быстрее первых.
Роды разделяют на:
- самопроизвольные (через естественные родовые пути);
- оперативные (кесарево сечение).
Нормальные роды - своевременные роды одним плодом в сроке 37-41 недели, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Характеристики нормальных родов
• Одноплодная беременность.
• Головное предлежание плода.
• Соразмерность головки плода и таза матери.
• Доношенная беременность 37–41 нед. (от первого дня последней менструации).
• Координированная родовая деятельность, не требующая корригирующей терапии.
• Нормальный механизм родов (передний или задний вид затылочного предлежания).
• Своевременное излитие околоплодных вод при раскрытии шейки матки более 5 см в активную фазу первого периода родов или амниотомия по показаниям.
• Отделение последа происходит самостоятельно, рождение - самостоятельно или наружными приемами.
• Отсутствие разрывов тканей родового канала или только незначительные, поверхностные повреждения.
• Отсутствие оперативных вмешательств в родах.
• Физиологическая кровопотеря в среднем составляет 0,5% от массы тела и не должна превышать 500мл (тщательный учет!).
• Средняя продолжительность физиологических родов в современных условиях колеблется от 7-8 до 16 часов у первородящих (не более 18 часов), и от 5-6 до 10 часов у повторнородящих (не более 12 часов).
• Рождение живого и здорового доношенного ребенка.
2.2 Показания к Кесареву сечению
- полное предлежание или врастание плаценты;
- предлежание сосудов плаценты;
- 2 и более рубца на матке;
- тяжелая преэклампсия и эклампсия;
- преждевременная отслойка нормально расположенной плаценты;
- рецидив генитального герпеса после 34 недели беременности;
- некоторые аномалии развития плода (гастрошизис, крестцово-копчиковая тератома больших размеров и другие);
- нарушения сократительной деятельности матки, неподдающиеся лечению;
- острая гипоксия плода;
- клинически узкий таз;
- неправильное положение плода (лицевое, косое, поперечное и другие);
- крупные размеры плода (более 4500 гр);
- высокая вирусная нагрузка перед родами при ВИЧ инфекции у матери;
- наличие соматических заболевания, требующих исключение потуг (решение принимается консилиумом врачей с привлечением смежных специалистов);
- выпадение петель пуповины и мелких частей плода;
- агония или внезапная смерть женщины при наличии живого плода.
Беременность – это период длиною в 9 месяцев, когда необходимо подготовится и набраться сил к родам.
В последние недели беременности спите столько, сколько вам хочется, в том числе и днем. Вы же не знаете, когда роды начнутся и как долго будут идти, поэтому очень важно, чтобы вы всегда были отдохнувшей и в хорошей физической форме.
Куда бы вы ни шли, обязательно берите с собой обменную карту, родовый сертификат, полис государственного медицинского страхования и паспорт. Они понадобятся вам в случае наступления родов.
Прочитайте все, что можно, о процессе родов, о малыше сразу после рождения, задавайте врачу любые вопросы.
Заранее пообщайтесь со специалистом по грудному вскармливанию — тогда вам будет несравненно легче кормить малыша в первый раз.
Подготовьте вещи в роддом для мамы и ребенка.
При желании можно составить план родов. Зачем он нужен? Прежде всего, чтобы вы не забыли обсудить с врачом все важные детали предстоящего события — одного из важнейших в вашей жизни. Понадобится этот план и доуле — помощнице в родах, если она у вас будет. Стоит помнить, что роды всегда протекают непредсказуемо. Нужно довериться ситуации, заранее позаботиться обо всем, что в ваших силах, а затем расслабиться.
Сумка в роддом должна быть собрана заранее, желательно за 2-4 недели до родов.
С собой нужно иметь:
- обменную карту, паспорт и страховой полис;
- халат и ночная рубашка, расстегивающаяся на груди;
- рубашка, в которой вы будете рожать;
- моющиеся тапочки, носки, белье, в том числе послеродовые трусики и специальные послеродовые прокладки (можно заменить одноразовыми пеленками);
- сменная одежда на послеродовый период;
- беруши и повязка для сна, чтобы свет из коридора или окна не мешал вам спать;
- бюстгальтер для кормления с отстегивающимися чашечками и прокладки, которые защитят одежду от молока, а также очень полезные и удобные одноразовые трусы для рожениц;
- мобильный телефон с зарядным устройством, а также наушники;
- средства личной гигиены;
- несколько бутылок воды без газа, ручка, блокнот и сумку для грязного белья;
- одежда для новорожденного;
- средства гигиены для младенца;
- сухие, разрешенные вам продукты питания;
- все вещи принимаются в прозрачных сумках или полиэтиленовых пактах.
К немедикаментозному обезболиванию относятся:
• Физиопсихопрофилактика. Ознакомление женщины с периодами родов, правилами поведения, правильным дыханием во время схваток и потуг, принятие облегчающих боль поз (курсы по подготовке к родам).
• Массаж. Поглаживание поясницы, давление кулаками на точки, расположенные параллельно поясничному отделу позвоночника, поглаживание живота и воротниковой зоны.
• Гидротерапия. Прием теплых ванн в период схваток облегчает боль.
• Акупунктура. Иглоукалывание в биологически активных точках (на животе, в области кисти, в верхней трети голени и в нижней трети голени).
• Акупрессура. Воздействие на биологически активные точки без игл.
• Партнерские роды.
Медикаментозное обезболивание - введение лекарственных средств внутримышечно или внутривенно.
Для этого используются наркотические анальгетики (промедол, фентанил, трамадол). Применяется как медикаментозный сон – отдых.
Региональная анестезия:
• пудендальная анестезия,
• парацервикальная анестезия,
• эпидуральная и спинальная анестезии.
Пудендальная анестезия или блокада пудендального (срамного нерва) осуществляется путем введения анестетика на 0,5-1см выше верхушки седалищной кости (может проводиться через промежность или через влагалище).
Применяется пудендальная анестезия при наложении акушерских щипцов и проведении эпизиотомии.
Парацервикальная анестезия используется для обезболивания 1 периода родов (схваток) и заключается в блокаде парацервикального ганглия. С этой целью местный анестетик вводится в основание широких связок матки парацервикально (по бокам от шейки матки). Продолжается анестезия 30-60 минут.
Региональная анестезия (спинальная и эпидуральная) заключается во введении в эпидуральное или субарахноидальное пространство, расположенное между позвонками поясничного отдела местного анестетика (лидокаин, новокаин и другие), который блокирует корешки спинного мозга, что купирует болевые ощущения во время схваток. Эпидуральная анестезия в современном акушерстве широко распространена и считается самым популярным методом обезболивания в родах.
Показания к анестезии в родах:
• преждевременные роды;
• выраженная, очень сильная боль во время схваток;
• роды крупным плодом;
• затяжные роды;
• слабость родовых сил;
• родостимуляция окситоцином;
• дискоординация родовых сил;
• дистоция шейки матки;
• абдоминальное родоразрешение;
• внутриутробная гипоксия плода в родах;
• оперативные вмешательства во втором и третьем периодах (наложение акушерских щипцов, вакуум-экстракция плода, поворот на ножку, плодоразрушающая операция, ручное отделение последа и ручной контроль полости матки, ушивание разрывов и разрезов родовых путей);
• гипертоническая болезнь;
• преэклампсия;
• юная роженица.
Партнерские роды – особый процесс, при котором рождение ребенка сопровождается присутствием кого-либо из окружения роженицы. На родах могут присутствовать будущий отец малыша или близкие родственники женщины, а именно – мать или сестра. Рождение ребенка в присутствии родственников предусмотрено на законодательном уровне и должно быть доступно каждому.
С момента внедрения партнерских родов, врачами были отмечены положительные изменения. Однако присутствие партнера может усложнить роды – подобное наблюдалось не раз. Необходимо взвесить все за и против, просчитать риски и решить вопрос присутствия на родах близких людей.
Важным моментом является подготовка к партнерским родам. Психологические консультации от специалистов помогут качественней подготовить участников процесса к родам. Партнеру желательно понимать свою роль, быть не просто зрителем, а прямым участником родов.
По сравнению с обычными родами процесс появления малыша на свет в присутствии близкого человека имеет ряд положительных сторон:
• спокойное состояние роженицы помогает быстрому открытию шейки матки и положительно влияет на весь процесс родов;
• партнер оказывает помощь женщине в первом периоде родов, делает ей массаж спины, засекает время между схватками, помогает организовать правильное дыхание;
• отец имеет возможность первым взять на руки своего малыша, что формирует сильную эмоциональную связь между ним и крохой.
Несмотря на постоянно растущую популярность процесса партнерских родов, многие женщины негативно относятся к подобной практике и предпочитают рожать ребенка исключительно в присутствии медицинского персонала. Большинство из них объясняет такое решение существованием ряда негативных аспектов, среди которых:
• появление чувства сильного стеснения перед мужчиной из-за «неэстетичного» внешнего вида во время родов;
• понимание, что муж во время появления малыша может испытать сильный стресс, что может повлиять на дальнейшую семейную жизнь.
Важно запомнить, что не стоит заставлять мужа участвовать в родах без его согласия. Если у мужчины возникают сомнения или он не уверен в себе, тогда лучше взять на роды кого-либо другого или довериться медикам.
Необходимый объем обследования для партнера перед родами: флюорография, анализ на ВИЧ, анализ на гепатиты, анализ на сифилис, ПЦР ковид-19. С собой на роды будущему папе (родственнику) потребуется обувь и одежда на смену: хлопчатобумажные брюки и чистая футболка, моющиеся тапочки.
Грудное вскармливание - это способ обеспечения идеальным питанием детей для их полноценного роста и развития, способствует созреванию различных органов и тканей, воздействует на оптимальные параметры физического, психомоторного, интеллектуального развития, повышает устойчивость ребенка к действию инфекций и других неблагоприятных факторов внешней среды.
Характер вскармливания на первом году жизни в значительной степени определяет состояние здоровья ребенка не только в раннем возрасте, но и в последующие периоды его жизни.
Метаболические нарушения, возникающие при нерациональном вскармливании грудных детей, являются фактором риска развития ожирения, гипертонической болезни, сахарного диабета и других заболеваний.
ОСНОВНЫЕ ПРЕИМУЩЕСТВА ЖЕНСКОГО МОЛОКА
1. Оптимальный и сбалансированный уровень пищевых веществ.
2. Высокая усвояемость пищевых веществ женского молока организмом грудного ребенка.
3. Наличие в молоке широкого спектра биологически активных веществ и защитных факторов (ферментов, гормонов, иммуноглобулинов, лактоферрина и др.).
4. Благоприятное влияние на микрофлору кишечника ребенка.
5. Оптимальная температура.
Женское молоко полностью соответствует особенностям метаболизма грудного ребенка на ранних этапах онтогенеза и оказывает положительное влияние на все его функции и системы. Работа по поддержке грудного вскармливания должна осуществляться на всех этапах ведения женщин (подготовка к беременности, беременность, роды, послеродовой период и период лактации). Особенно важное значение имеет обеспечение тесного сотрудничества и преемственности всех основных звеньев лечебной сети — женских консультаций, роддомов и детских поликлиник.
Важнейшими факторами становления и поддержания лактации являются:
1. В первые дни после родов:
– раннее прикладывание новорожденного к груди;
– кормление «по требованию» (свободное вскармливание) с первого дня жизни;
– совместное пребывание матери и новорожденного в палате родильного дома; – исключение допаивания (кроме обусловленных медицинскими показаниями случаев);
– отказ от использования сосок, бутылочек и пустышек;
– профилактика трещин, нагрубания молочных желез (лактостаза).
2. На последующих этапах лактации, для ее сохранения крайне важны:
– спокойная и доброжелательная обстановка в семье;
– помощь со стороны близких по уходу за ребенком;
– рациональный режим дня, обеспечивающий достаточный сон и отдых кормящей женщины;
– адекватное, сбалансированное, разнообразное питание матери.
 Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь.
Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь.
И это происходит довольно быстрыми темпами, за 280 дней из нескольких клеток развивается маленький человечек.
Каждую неделю беременности у будущего ребенка усовершенствуются органы и системы, он приобретает новые навыки и умения.
Безусловно, будущая мама на интуитивном уровне чувствует, как развивается и как чувствует себя малыш в ее животе.
1-4 неделя: беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы.
На 4 неделе длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша.
5-8 неделя: в этот период женщины обнаруживают, что беременны и делают подтверждающий тест.
На 6 неделе на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы.
На 7-8 неделе оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам.
9-12 недель - малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины.
В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см.
13-16 недель - у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается.
17-20 недель - это особенно волнующий период для будущей мамы, ибо на 18 -20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным.
21-24 неделя - малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным изза отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе.
Аборт — это искусственное прерывание беременности сроком до 22 недель.
Согласно законодательству Российской Федерации, до 12 недель женщина самостоятельно принимает решение о материнстве. Для проведения операции на более поздних сроках необходимы веские основания — медицинские или социальные.
Виды абортов:
- Медикаментозный. Производится с помощью лекарственных препаратов, которые провоцируют выкидыш.
- Вакуумная аспирация. Гинекологическая операция, заключающаяся в извлечении эмбриона из внутриматочной полости при помощи вакуума (за счёт создания отрицательного давления).
- Хирургический. Травматичная операция, проводимая с применением анестезии (общей, местной).
3.1 Негативные последствия аборта для организма женщины
Аборт — серьёзнейший стресс для женского организма, и последствия этой процедуры могут быть непредсказуемыми. Аборты очень опасны из-за развития осложнений, таких как:
- кровотечение;
- нарушение целостности и разрыв матки;
- воспалительные заболевания половых органов;
- эндометриоз;
- осложнение течения последующих беременностей (внематочная беременность, невынашивание и пр.);
- бесплодие.
Вероятность бесплодия после аборта составляет около 5 %. Этот риск возрастает, если искусственное прерывание проводится на большом сроке с выскабливанием полости матки.
Причины бесплодия после аборта:
- воспалительный процесс органов малого таза, который может привести впоследствии к внематочной беременности;
- хроническое воспаление слизистой матки, что приводит к недостаточному прикреплению плодного яйца;
- присутствие рубца на матке, который может быть несостоятельным и мешать матке сокращаться;
- истмико-цервикальная недостаточность — приводит к недостаточности шейки матки, что может привести к выкидышу;
- резус-конфликт: в тех случаях, когда прерванная беременность была от резус-положительного мужчины, а женщина имеет отрицательный резус-фактор, то в её крови уже образовались антитела, которые могут сильно повлиять на следующую беременность.
Осложнения аборта можно условно разделить на:
- Возникшие непосредственно во время операции. К ним относятся разрыв шейки матки, перфорация матки, гипотония матки с кровотечением и неполное удаление плодного яйца после выскабливания.
- Возникшие в послеоперационном периоде. К ним относятся обострение воспалительных заболеваний внутренних половых органов, гематометра и плацентарный полип.
- Отдалённые осложнения. Они оказывают негативное влияние не только на репродуктивное здоровье женщины, но и на весь её организм. К ним относятся нарушения менструального цикла, развитие дисгормональных заболеваний и рака молочной железы, патологическое течение климактерического периода, психогенные расстройства.
Примеры осложнений:
- воспалительные процессы внутренних половых органов;
- бесплодие из-за непроходимости маточных труб;
- трудности вынашивания из-за повреждений шейки матки;
- сбой менструального цикла из-за рубцов слизистой оболочки матки;
- онкологические заболевания в женской половой сфере, опухоли молочных желёз.
3.4 О порядке проведения искусственного аборта (УЗИ, сердцебиение эмбриона, психологическое консультирование , «неделя тишины»)
Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования.
Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вас нет медицинских показаний для этого.
Если аборт проводится по Вашему желанию (до 12 недель), то его можно выполнить не ранее 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6 недель 6 дней или при сроке беременности 10-11 недель 4 дня, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7 – 9 недель 6 дней беременности.
При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем изгнание его из полости матки. После приема препаратов Вы останетесь под наблюдением в течение 1,5-2 часов.
При выполнении хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено местное или общее обезболивание с учетом срока беременности, Вашего состояния здоровья, медицинских показаний и противопоказаний.
Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов. В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного прерывания беременности Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности.
При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в правильности и окончательности этого решения. После выполнения искусственного аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива).
Вы должны использовать контрацепцию с целью профилактики абортов до планирования деторождения.
3.5 График работы Кабинета медико-социальной помощи, психолога
Кабинет № 204
вторник - пятница
с 15:00 - 18:00
3.6 Социальные гарантии и пособия федерального и регионального уровня для беременных и семей с детьми
3.7 Телефон горячей линии «Стоп-аборт»
Если у вас незапланированная беременность, и Вы не знаете, как поступить, в непростой ситуации, Вы можете обратиться по телефону горячей линии «СТОП-аборт». Общероссийский телефон доверия 8-800-100-44-55 работает ежедневно с 8.00 до 22.00 по московскому времени бесплатно и анонимно.
3.8 Телефон и адреса организаций, оказывающих помощь беременным и семьям с детьми
ГБУ РК "Комплексный центр социальной защиты населения Сыктывдинского района",
тел: 8(82130)7-40-08, 8(82130)7-10-30,
Адрес: р. Коми, Сыктывдинский р-н, с. Выльгорт, ул. Домны Каликовой, д. 45





